大腸の病気・大腸ポリープ
大腸ポリープ
大腸の内腔、表面を粘膜といいます。この粘膜から、イボの様に隆起したものをポリープと呼びます。
ポリープには、癌ないし将来的に癌に変わる可能性のある腫瘍性のポリープと、癌にならない非腫瘍性のポリープがあります。腫瘍性のポリープには、腺腫 (adenoma)とSSL (sessile serrated lesion:鋸歯状病変)とがあります。非腫瘍性のポリープには、過形成ポリープ、炎症性ポリープ、若年性ポリープなどがあります。当院では、内視鏡検査時、発見されたポリープごとに、拡大観察と特殊光観察を行い、良性悪性の見極めをし適切な治療を選択するよう努めております。
大腸癌は腺腫か大きくなるにつれ、悪性に変わり、一部が癌化した腺腫内癌、早期癌を経て進行癌へとなります。中には、腺腫を経ずに、一気にがんが生じることもあります。このタイプはポリープの形態ではなく、平坦陥凹の形態で、早期から浸潤転移する悪性度の高い大腸がんです。大腸がんの9割は腺腫から生じると考えられています。
SSLは、以前まで過形成ポリープとの見分けが難しいこともあり、経過観察とすることが多かったのですが、今では癌に変わるものと分かっています。
大腸内視鏡検査で多く見つかるポリープは腺腫になります。腺腫およびSSLを、早めに見つけ切除することが、大腸がんを予防する最大の方法と考えられます。そのため当院では、多くの方に安全安心な大腸内視鏡検査を受けていただくこと、そして大腸ポリープの無いクリーンコロンを目指すべく日々診療にあたっています。
大腸ポリープの症状、原因
大腸ポリープは、あってもほとんどの場合、無自覚、無症状です。肛門に近い部位のポリープでは、出血や肛門から飛び出すことで気づかれることもありますが、それは多くはありません。大腸カメラを受けて初めて気づかれることが、ほとんどです。
大腸ポリープの原因として、遺伝的素因も考えられます。例えば、遺伝性大腸がんでは、がんが発生しやすい家系があり、家族性大腸腺腫症ではたくさんのポリープが発生しますし、リンチ症候群ではポリープの数は少ないですが大腸がんが家族内に多く発生します。他に、高年齢、アルコール、肥満、喫煙などが原因としてあげられます。予防法はほとんどなく、適度の運動ぐらいかと考えられます。親子兄弟などの血縁関係者に大腸ポリープや大腸がんと診断された方がいる場合は、一度は大腸カメラをお受けいただくことをお勧めします。
大腸がん検診(便潜血検査)と内視鏡検査
大腸がん検診で行われる便潜血検査は簡便な検査で、お受けになったことのある方は多いと思います。2日間の便を調べて1日でも陽性と判定されれば、一般に内視鏡による精密検査を行います。便潜血検査により、進行がんの90%以上、早期がんの約50%、腺腫などのポリープの約30%を見つけることができ、その結果、大腸がんの死亡率を約60%、大腸がんになるリスクを46~80%下げることが報告されています(日本消化器病学会及び検診学会より)。
便潜血検査はどなたでも受容できる簡便な検査である一方、大腸ポリープ発見の感度特異度の点では、大腸内視鏡検査がはるかに優れています。他に注腸バリウム造影検査や、最近では大腸CT検査があります。ポリープやがんの位置の確認には有用ですが、被曝の問題、組織検査や切除治療はできない点で内視鏡検査が主流となっています。
海外では5−10年に1回は大腸カメラを受けることを推奨しています。その上で、大腸ポリープの無いクリーンコロンを目指すことが、最近では日米ともに消化器内視鏡医の主眼となっています。
大腸ポリープの内視鏡的切除(日帰り手術)について
当院では、事前にポリープ切除について説明し同意をいただけた場合、
内視鏡検査で見つかったポリープを、その場で同時に切除しております。
検査と治療を日時を分けてお受けいただくことも可能ですが、2回の下剤の内服や内視鏡の挿入のご負担、お時間と検査費用の節約に配慮し、そのような対応を取っています。
大腸ポリープ(詳細はこちら)は、腫瘍性と非腫瘍性に分類されます。腫瘍性ポリープが、主ながんの原因となります。
その多くが、腺腫(adenoma)になります。内視鏡検査時の腺腫発見率(ADR) が、がんの予防効果に大きく影響することが分かっています。当院では、TXIやNBIといった最新の画像技術、特殊光技術を用いた観察と、ある程度の時間をかけた丁寧な観察、前処置に加えwater jetによる洗浄を行うことでADRの向上に努めております。当院ではADR 60%以上を保っており、質の高い内視鏡検査を提供することができております。
ポリープが見つかった場合、通常観察に加え、NBIという特殊光観察+拡大観察を用いポリープ表層の血管や構造を確認し、切除すべき病変か判断します。時に、がんの場合は、内視鏡で切除可能な粘膜表層のものか、深く浸潤した外科的手術が必要なものかも診断します。適切な診断を行った上で、安全に切除可能な場合、下記のいずれかの切除法を用い治療いたします。
抗血栓薬(血液をサラサラにするお薬)を内服している場合は、入院可能な施設に切除を依頼します。ただし、小さ目のポリープで、止血クリップでの対応で、安全に切除可能と判断される場合は、切除も行なってはいます。抗凝固薬、抗血小板薬などの血を止まりにくくする作用があるお薬については、休薬することでの血栓症等の危険を考慮し、原則中止することなく内服を継続していただいております。
1回の検査で取れるポリープの数は、出血等の危険に配慮し5個前後までとしております。大きさは1.5cm前後までを目安にしています。それ以上の個数の場合は、2−3回に分けて切除を行います。2cm以上の大きなポリープや、平坦で切除面積が大きくなる病変なで、日帰りでの治療が安全でないと判断する場合や、他の治療法の選択が必要と判断する場合は、高次の医療機関に紹介させていただきます。
切除法
内視鏡的ポリペクトミー (HSP/CSP)
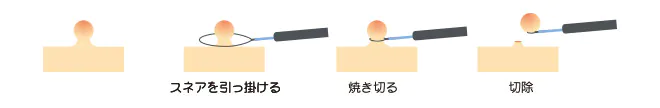
内視鏡先端から出した、リング状のワイヤーであるスネアでポリープを縛り、根本から切除します。高周波電流によって焼き切る方法 (HSP)、電流は流さず切除するコールドポリペクトミー (CSP) があります。
CSPは、7−8mmぐらいまでの比較的小さなポリープ切除に用いられます。出血や穿孔の危険性が少なく、安全な手技なため、当院で主に行なっている手技になります。
ただ、不完全切除となる可能性を考慮し、悪性が疑われる場合は、下記の手技での切除が重要となります。
内視鏡的粘膜切除術 (EMR)
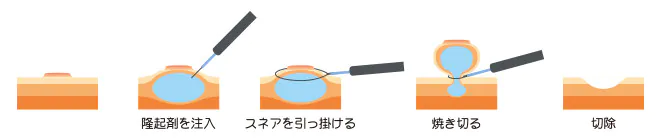
大きさが10mm以上のポリープなど、CSPが適応にならない場合に用いています。内視鏡先端から出した注射針で生理食塩水を注入し、スネアを掛けて高周波電流で切除します。ポリープを持ち上げることでスネアがかけ易くなり、遺残のないより確実が切除が可能になります。また、生理食塩水の注入で、高周波電流の熱による穿孔を防ぎます。
内視鏡的粘膜切開剥離術 (ESD)
粘膜内の腫瘍を各種電気メスで切り抜く治療です。平坦で広い病変や、早期癌で確実な病理診断が必要な場合に選択される手技です。腫瘍の下である粘膜下層に液状の物質を注入し、できたスペースの線維組織などを直視下に血管を避けながら電気メスで切り進め腫瘍を切除します。粘膜下層より外側にある筋層を誤って切ると、穿孔という重大な合併症を起こすことになります。胃では、一般的な治療となっていますが、腸管の壁が薄く、狭くうねった大腸では難易度が高く、特定の施設でのみ可能な治療になります。当院では、この治療が必要と判断した場合、東北中央病院さんへ紹介しております。
ポリープ切除後の注意点
ポリープ切除に伴う合併症は、主に出血と大腸穿孔です。少量の血液が見られることは時にありますが、持続的に血便が見られる場合は、緊急で内視鏡を受けていただき止血処置を行うことになります。腹痛、発熱など穿孔が疑われる場合は、腹部CTでの診断と、多くの場合、外科的緊急手術が必要となります。
当院では、過去10年間で数千件の検査で、術後に止血処置を要したのは2件、穿孔は0件です。
合併症を予防するために生活の上でのいくつかの注意点があります。
- 大腸ポリープ切除後、数日は、消化の良い食事を心掛けてください。
脂っこい食事、辛いものなどの刺激物はお控えください。 - 1週間はアルコールを控えていただきます。血行が良くなり、切除部から出血し易くなるためです。
- 安静を心掛け、激しい運動 (ジョギング、ゴルフなど)、肉体労働(除雪作業など)や出張・旅行、特に車の長距離運転は控えていただきます。
- 2−3日はシャワー程度にしていただき、長時間の入浴を避けていただきます。
- CSPでの切除の場合は3日間、HSP/EMRでの切除の場合は1週間はしっかり守っていただくよう説明しています。
🌟 大腸カメラ・腸の健康に関するおすすめ記事一覧
大腸がん予防や内視鏡検査、便秘や腸内環境について知りたい方へ、関連する記事をカテゴリ別にご紹介します。気になるテーマをクリックして詳しくご覧ください!
大腸がん予防と検査について
- 大腸がん予防をもっと手軽に!通院1回で完了するスマート大腸カメラ検査
- 大腸がん予防のために今からできること~生活習慣の改善と定期検査で守る健康~
- 平日も週末も安心!モーニング大腸カメラ&土曜日の大腸カメラで早期発見をサポート
- 大腸ポリープは見逃さないで!定期検査で安心の未来を
- 早期発見が鍵!大腸がんのリスクと定期的な内視鏡検査の重要性
腸の健康と内視鏡検査について
- 急な腹痛や便秘に要注意!腸の健康を守るための内視鏡検査とは?
- 便に血が混ざる原因は?痔と大腸がんの見分け方
- 排便に異変を感じたら注意!便に血が混ざる原因と対処法
- 便秘や下痢が続いているなら要注意!過敏性腸症候群の早期対策
便秘や血便について
腸内環境と健康について
- 腸の健康が全身を守る!『リーキーガット症候群』の原因・症状・改善方法を徹底解説
- 腸内フローラ検査 Mykinso Pro」で腸内環境を可視化!健康改善の第一歩へ
- 腸内環境を整えるための食生活と腸内フローラ検査
過敏性腸症候群(IBS)とSIBOについて
- 腹部膨満感・下痢・便秘・ゲップや胃酸逆流の原因はSIBO?小腸内細菌異常増殖症について解説
- 過敏性腸症候群(IBS)の症状と治療法|原因と対策を徹底解説
- お腹が張って苦しい…過敏性腸症候群の症状と効果的な治療法
よくある疑問にお答えします